Chorobotwórcze mikroorganizmy i wirusy towarzyszą nam od początku powstania naszego gatunku. Postępy w medycynie pozwoliły ludzkości zdobyć nad nimi pewną przewagę, jednak ostatnia epidemia COVID-19 pokazała, że daleko nam do pełnego bezpieczeństwa. Bakterie i wirusy ciągle bowiem ewoluują, a wiele naszych działań ułatwia im rozprzestrzenianie. Zmiany, które powodujemy w środowisku naturalnym, łącznie ze zmianą klimatu, są także czynnikami, które mogą w dużej mierze wpłynąć na to z jakimi chorobami przyjdzie nam mierzyć się w przyszłości.

Czynniki chorobotwórcze, takie jak bakterie, wirusy, pierwotniaki czy grzyby są wrażliwe na warunki środowiskowe. Warunki te wpływają na zdolność przetrwania poza organizmem gospodarza (np. na skażonych powierzchniach czy w formie przetrwalników), na aktywność i przeżycie wektorów (np. komarów przenoszących zarodźce malarii czy niektóre wirusy) oraz na zachowanie i układ odpornościowy ludzi. Odzwierciedlają to chociażby sezonowe wzorce występowania chorób takich jak grypa. Szczyt zachorowań na nią na naszych szerokościach geograficznych przypada na okres zimowy. Można to tłumaczyć tym, że ludzie częściej przebywają stłoczeni w zamkniętych, słabo wentylowanych pomieszczeniach (wpływ pogody na zachowanie), mają niedobory witaminy D (osłabienie odporności), ale z badań wynika, że nie jest to jedyny powód (raport Under the Weather: Climate, Ecosystems, and Infectious Disease, 2001, J. Rohayem, 2009). Wirusy grypy lepiej przenoszą się przy niskiej wilgotności względnej powietrza – są wtedy bardziej trwałe i dłużej utrzymują się w powietrzu. Podobne warunki sprzyjają także rotawirusom. Bardziej suche powietrze pogarsza ponadto stan śluzówek u ludzi, co ułatwia zakażenie wirusami przenoszonymi drogą kropelkową i inhalacyjną.
Te zależności jednak nie zawsze są tak proste. Na przykład w krajach tropikalnych zachorowania związane z RSV (syncytialny wirus oddechowy, będący przyczyną głównie infekcji dolnych dróg oddechowych u dzieci) częściej zdarzają się podczas pory deszczowej. W grę może wchodzić inny sposób przenoszenia wirusów na ludzi. W tropikach może się to odbywać raczej poprzez kontakt ze skażonymi powierzchniami (w wysokiej wilgotności kropelki z wirusami trudniej parują, a tym samym dłużej utrzymują się na powierzchni), w naszych szerokościach dominuje zaś droga kropelkowa/oddechowa zimą (kropelki wykichanego czy wykasłanego aerozolu parują, a wirus z ich wnętrza dłużej utrzymuje się w powietrzu). Wpływ na patogeny ma także temperatura powietrza, np. RSV jest bardziej stabilny w niższych temperaturach. Obserwacje z Wielkiej Brytanii pokazują, że przy wzroście średniej temperatury rocznej o ok. 1°C sezon zachorowań spowodowanych RSV skrócił się o około 3 tygodnie. Wyższe temperatury – zarówno powietrza jak i wody – sprzyjają za to lepszemu rozwojowi chorobotwórczych bakterii, takich jak wywołująca zatrucia pokarmowe Salmonella czy gatunki Vibrio odpowiadające za choroby takie jak cholera, zakażenia i zatrucia. Więcej na ten temat piszemy w artykule Zmiana klimatu niepokoi lekarzy (A. J. McMichael i R. E.Woodruff, 2008, J. W. Tang, 2009, X. Wu i in., 2016, R. E. Baker i in. 2019, M. Moriyama, W. J. Hugentobler i A. Iwasaki, 2020).
Zmiany temperatur wpływają na sytuację epidemiologiczną także w bardziej złożony sposób. W przypadku grypy zaobserwowano na przykład, że kolejny sezon grypowy po ciepłej zimie zaczyna się wcześniej i jest cięższy. Naukowcy tłumaczą to tym, że podczas łagodniej zimy mniej ludzi choruje i nabywa na jakiś czas odporności, czyli więcej będzie podatnych na zakażenie w kolejnym sezonie. Jeśli sezon zacznie się wcześniej, to na jego początku niższy będzie udział w populacji osób zaszczepionych. Zmiana klimatu przynosząca w naszych szerokościach geograficznych cieplejsze zimy może więc przełożyć się na inną dynamikę chorób sezonowych takich jak grypa. Letnie fale upałów osłabiają za to układ odpornościowy wielu ludzi, powodując wzrost ilości infekcji w ciepłej porze roku, szczególnie u dzieci i osób starszych (S. Towers i in., 2013, M. Mirsaeidi i in., 2015, M. Moriyama, W. J. Hugentobler i A. Iwasaki, 2020).
Burze pyłowe z wirusami
Zmiana klimatu to nie tylko inne temperatury, ale także inne wzorce opadowe. Przykładem jak może to wpływać na choroby zakaźne jest rozszerzanie się tzw. pasa zapalenia opon mózgowo-rdzeniowych w Sahelu, czyli obszaru endemicznego występowania tej choroby powodowanej tu przez meningokoki (bakterie). W ostatnich latach odnotowano pierwsze epidemie w państwach, gdzie wcześniej zachorowania były rzadkie, takich jak Ghana czy Togo. Badacze wiążą to z pustynnieniem coraz większych obszarów Sahelu, gdyż suche warunki sprzyjają wzrostowi ilości zachorowań na meningokokowe zapalenie opon mózgowo-rdzeniowych, m.in. ze względu na pogarszanie stanu śluzówek i łatwiejsze przenoszenie choroby między ludźmi (A. J. McMichael i R. E.Woodruff, 2008, H. Palmgren, 2009).
Susza sprzyja także innym patogenom, np. występującemu w glebie w południowo-zachodnich stanach USA i części Ameryki Południowej grzybowi Coccidioides immitis, wywołującemu u ludzi i zwierząt kokcydioidomikozę. Wysokie temperatury i przedłużające się okresy bez deszczu powodują, że konkurenci C. immitis znikają ze społeczności zamieszkujących wierzchnią warstwę gleby, co pozwala temu grzybowi bez przeszkód rozrastać się, gdy wystąpią opady. W rezultacie zwiększa się liczba zarodników grzyba w glebie, a kolejny okres suszy sprzyja ich roznoszeniu z wiatrem. Zagrożenie dla ludzi i zwierząt rośnie podczas rozległych burz pyłowych. W Kalifornii od czasu prowadzenia ewidencji zachorowań na kokcydioidomikozę od 1995 roku niemal cały czas widoczny jest trend wzrostowy, z ponad 7,5 tys. przypadków odnotowanych w 2018 roku. Choć dokładna przyczyna tego wzrostu jest nieznana, uznaje się, że mają w tym udział zmiany zachodzące w środowisku naturalnym, w tym klimatyczne.
W wierzchniej warstwie gleby występują też inne grzyby mogące wywoływać u ludzi m.in. zakażenie dróg oddechowych (np. Aspergillus fumigatus czy Histoplasma capsulatum). Mogą w niej także znajdować się przetrwalniki bakterii (np. tężca) i niektóre wirusy (raport EPA, 2010, M. Mirsaeidi i in., 2015, D. A. Hutchins i in., 2019). Dalsze wysuszanie gleby w związku ze zmianą warunków klimatycznych, może powodować łatwiejsze roznoszenie patogenów, często na odległość tysięcy kilometrów, jak wykazały m.in. analizy pyłów nawiewanych na lodowce w Europie. Do tego z badań prowadzonych w Azji wynika, że koncentracja wirusów w zapylonym powietrzu jest wyższa niż w niezapylonym (X. Wu i in., 2016, T. Weil i in., 2017).

Rozniesione z pyłem wirusy były przyczyną pierwszego masowego zachorowania na hantawirusowy zespół sercowo-płucny w południowo-wschodniej części USA w 1993 roku. Kilka wcześniejszych lat było wyjątkowo suchych, co doprowadziło do skurczenia populacji różnych zwierząt, w szczególności drapieżników. Po ulewnych deszczach w 1993 roku pojawiło się dużo pokarmu dla gryzoni, które są naturalnym nosicielem hantawirusa. Ich masowe rozmnożenie w związku z małą ilością naturalnych wrogów doprowadziło do skażenia gleby dużą ilością odchodów zawierających wirusy (A. J. McMichael i R. E.Woodruff, 2008). Ten przykład pokazuje, że globalne ocieplenie może wpłynąć na pojawianie się różnych chorób także poprzez zaburzanie funkcjonowania ekosystemów. IPBES (Międzyrządowy Panel ds. Bioróżnorodności i Usług Ekosystemowych) uznaje obecnie zmianę klimatu za trzecie w kolejności najważniejsze zagrożenie dla bioróżnorodności. Dwa pierwsze – bezpośrednie pozyskiwanie roślin i zwierząt (np. polowania) oraz przekształcanie siedlisk (np. wycinka lasów) także mają zresztą znaczenie dla pojawiania się nowych zagrożeń dla zdrowia ludzi (raport IPBES, 2019).
Przemieszczanie zwierząt, przemieszczanie chorób
Wszystkie wymienione przez IPBES zagrożenia wpływają na interakcje między różnymi gatunkami na danym terenie. Zmieniają się zasięgi występowania zwierząt czy liczebność ich populacji. Mniejsze populacje pewnych gatunków mogą oznaczać większe zainfekowanie pozostałych.
Na przykład badania przeprowadzone w USA pokazały, że im mniej gatunków małych ssaków jest obecnych na danym terenie, tym więcej myszaków leśnych jest zarażonych hantawirusem, czy im mniej jest gatunków ptaków, tym więcej zakażeń u ludzi wirusem Zachodniego Nilu. Wynika to z faktu, że im więcej gatunków znajduje się na danym terenie, tym większa szansa, że część z nich jest słabym rezerwuarem danego patogenu lub w ogóle nie jest na niego podatna. To powoduje „rozcieńczenie” obecności czynnika chorobotwórczego w ekosystemie. W odwrotnej sytuacji, jeśli znikają gatunki odporne, a pozostają podatne, patogeny łatwiej się rozprzestrzeniają, infekują więcej zwierząt, rośnie więc prawdopodobieństwo zarażenia wektorów takich jak komary czy kleszcze. Większa bioróżnorodność może więc działać jako pewnego rodzaju bufor ograniczający wzrost ryzyka epidemiologicznego (F. Keesing i in., 2010, A. Estrada-Peña i in., 2014).
Same zmiany warunków klimatycznych będą sprzyjać rozprzestrzenianiu pewnych chorób np. malarii i dengi wraz z przesuwaniem granic obszarów sprzyjających rozmnażaniu gatunków komarów będących ich wektorem. Ocieplenie może także pozwalać na lepsze zimowanie np. gryzoni czy wydłużyć czas żerowania kleszczy (czytaj też: Kleszcze, patogeny i klimat, Zmiana klimatu niepokoi lekarzy).
W Chinach zaobserwowano, że liczba przypadków schistosomatozy (choroby pasożytniczej wywoływanej przez przywry) rośnie wraz ze wzrostem temperatury Ziemi. „Linia przemarzania” ograniczająca przetrwanie żywiciela pośredniego (wodnego ślimaka) przesunęła się bowiem na przełomie wieków bardziej na północ, co spowodowało, że dodatkowe 20 mln osób znalazło się w strefie ryzyka zachorowania na schistosomatozę (A. J. McMichael i R. E.Woodruff, 2008).
Do tego ludzie i zwierzęta hodowlane coraz częściej wkraczają na nie eksplorowane wcześniej tereny. Jednym z powodów mogą być zmiany warunków klimatycznych, wymuszające poszukiwanie nowych źródeł pożywienia czy pastwisk dla bydła. W okresach niedoboru pożywienia również dzikie zwierzęta mogą zbliżać się do siedzib ludzi. Kontakt z dzikimi zwierzętami był przyczyną przeniesienia na ludzi np. gorączki krwotocznej Ebola czy zakażeń małpią ospą – wirusem z rodziny Poxviridae, obejmującej niegdyś wirusa ospy prawdziwej (H. A. Thomassen i in., 2013, A. Estrada-Peña i in., 2014). Ocieplanie Ziemi umożliwia ludziom również coraz łatwiejsze wkraczanie do Arktyki, gdzie można zaobserwować jak złożenie wszystkich czynników: klimatycznych, ekologicznych i społecznych wpływa na wzrost zagrożenia epidemiologicznego.

Co uwolni topniejąca zmarzlina?
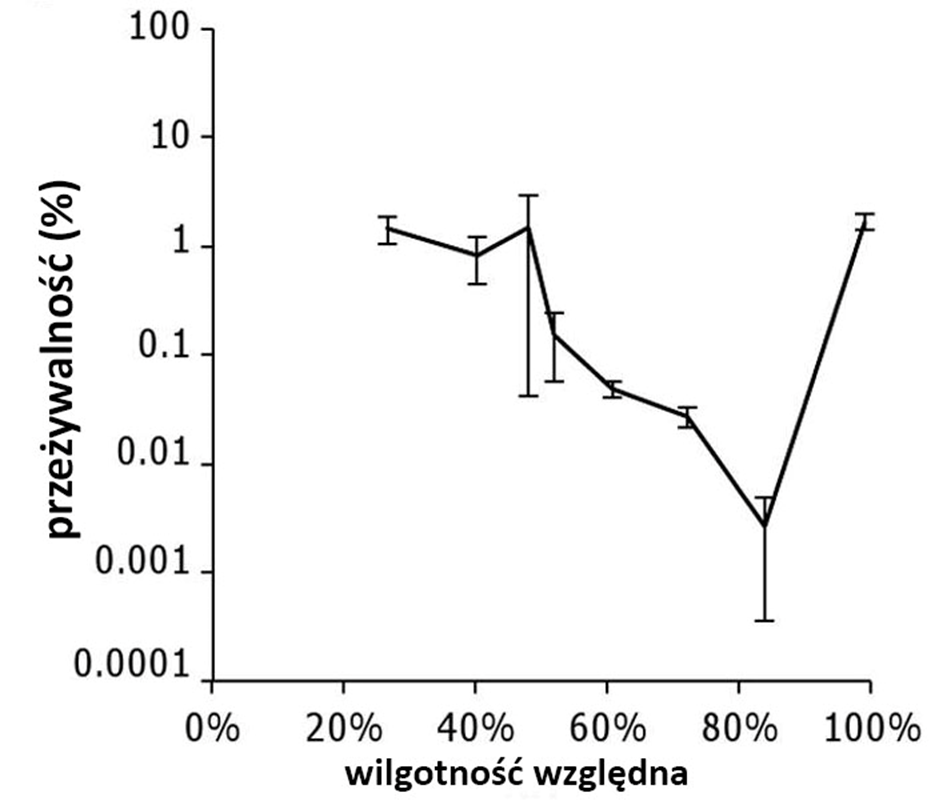
Lato 2016 roku na syberyjskim półwyspie Jamał było ekstremalnie gorące. W lipcu temperatury maksymalne wzrosły powyżej 35oC, powodując, że gleba na głębokości 100 cm ogrzała się do temperatury 5oC. Z powodu słabych opadów wilgotność względna powietrza przez dłuższy czas nie przekraczała 30%. Gdy na obszarze tym zaczęły masowo padać renifery, początkowo podejrzewano, że to z powodu udaru cieplnego. Jednak po przeprowadzeniu badań laboratoryjnych stało się jasne, że zwierzęta zginęły po zakażeniu bakterią Bacillus anthracis, choć tereny te ogłoszono wolnymi od wąglika w 1968 roku.
Źródłem były najprawdopodobniej zwłoki zwierząt padłych kilkadziesiąt lat wcześniej na tą chorobę i zmrożone do tej pory w wiecznej zmarzlinie. Suche, upalne warunki sprzyjały rozniesieniu przetrwalników wąglika na odległość setek kilometrów, również poprzez owady, a upały osłabiły układ odpornościowy przystosowanych do innych warunków reniferów. Zginęło ponad 2500 reniferów, zachorowało 30 osób, a jedna z nich zmarła (A. Waits i in., 2018, M. Gross, 2019).
Obszar Arktyki kryje w zmarzlinie nie tylko przetrwalniki wąglika. Naukowcy szacują, że w wiecznej zmarzlinie może być 108 komórek mikroorganizmów i wirusów na gram suchej gleby. Wiele z nich zostało pogrzebanych w glebie tysiące lat wcześniej. Warunki panujące w zmarzlinie (a także niektórych lodowcach) – temperatura stale utrzymująca się poniżej 0oC – chronią komórki przed degradacją, co pozwala na ich długoterminowe przechowywanie. Na przykład w 2014 roku odkryto w rdzeniu wydobytym ze zmarzliny, we fragmencie datowanym na 30 tys. lat, wirusy gigantyczne Pithovirus sibericum i Mollivirus sibericum. Naukowcom udało się „ożywić” je w laboratorium, przy czym okazało się, że te wirusy sprzed dziesiątek tysięcy lat nadal były w stanie zarażać ameby, dla których są patogenami.
„Większość wirusów jest szybko dezaktywowana poza komórkami gospodarza z powodu światła, wysuszenia czy degradacji biochemicznej” – komentuje jeden z autorów badania, biolog ewolucyjny, Jean-Michel Claverie „Na przykład jeśli ich DNA jest uszkodzone tak, że naprawy są już niemożliwe, to wiriony nie będą zakażać. Aczkolwiek, wśród znanych wirusów, wirusy gigantyczne są dość odporne i niemal niemożliwe do całkowitego zniszczenia”.
W zmarzlinie odkryto także wirusy, które zachowały zdolność do infekowania roślin. Choć naukowcy skłaniają się ku temu, że szansa na wybuch np. epidemii ospy prawdziwej, której ofiary także są pogrzebane w zmarzlinie, jest bardzo mała, to gleby arktyczne zawierają całe mnóstwo materiału genetycznego, który potencjalnie może przysporzyć nam kłopotów.
W próbkach pozyskanych w Arktyce (niektórych datowanych na tysiące lat) oraz lodowcach gór Kaukazu odkryto m.in. geny kodujące antybiotykoodporność czy bakterie wytwarzający enzym powodujący rozpad czerwonych krwinek (hemolizę). Ponieważ bakterie mogą „wymieniać się” materiałem genetycznym (horyzontalny transfer genów), oznacza to, że takie geny mogą wraz z odmarzaniem lodowców stać się dostępne dla większej ilości gatunków tych mikroorganizmów. Co więcej, podwyższone temperatury otoczenia sprzyjają transferowi genów i rozmnażaniu bakterii. Tymi dwoma mechanizmami tłumaczy się obserwowany wzrost antybiotykoodporności wraz z ocieplaniem u m.in.: Escherichia coli, Klebsiella pneumoniae i Staphylococcus aureus (M. M. Pedroso i in., 2017, S. Houwenhuyse i in., 2017 , R. Cavicchioli i in., 2019, N. Makowska i in., 2020, D. C. Mogrovejo-Arias, F. H. H. Brill i D. Wagner, 2020).
Gwałtowne ocieplanie Arktyki powoduje, że na obszarze tym pojawia się coraz więcej ludzi (w celach turystycznych czy biznesowych) oraz zwierząt (dzikich i hodowlanych, a także bezkręgowców takich jak kleszcze). Oznacza to zarówno zawlekanie chorób na ten obszar jak i zwiększony kontakt z tutejszymi mikroorganizmami. Do tego niszczenie wierzchniej warstwy ziemi np. pod budowle techniczne czy odwierty narusza glebę, wydobywając na powierzchnię formy przetrwalnikowe i szczątki ofiar dawnych epidemii. Zmieniają się warunki klimatyczne tego regionu. Tutaj, jak i w wielu innych miejscach świata, zachodzące zmiany społeczno-ekonomiczne i w środowisku naturalnym będą kształtowały „krajobraz epidemiologiczny” przyszłości. W zglobalizowanym świecie, jak pokazała epidemia COVID-19, nie można jednak liczyć na to, że choroby i patogeny pozostaną „na miejscu” (A. J. McMichael i R. E.Woodruff, 2008, A. J. Parkinson i in., 2014, S. Houwenhuyse i in., 2017, A. Waits i in., 2018). Czytaj też: Pandemia, klimat i klimatologia.
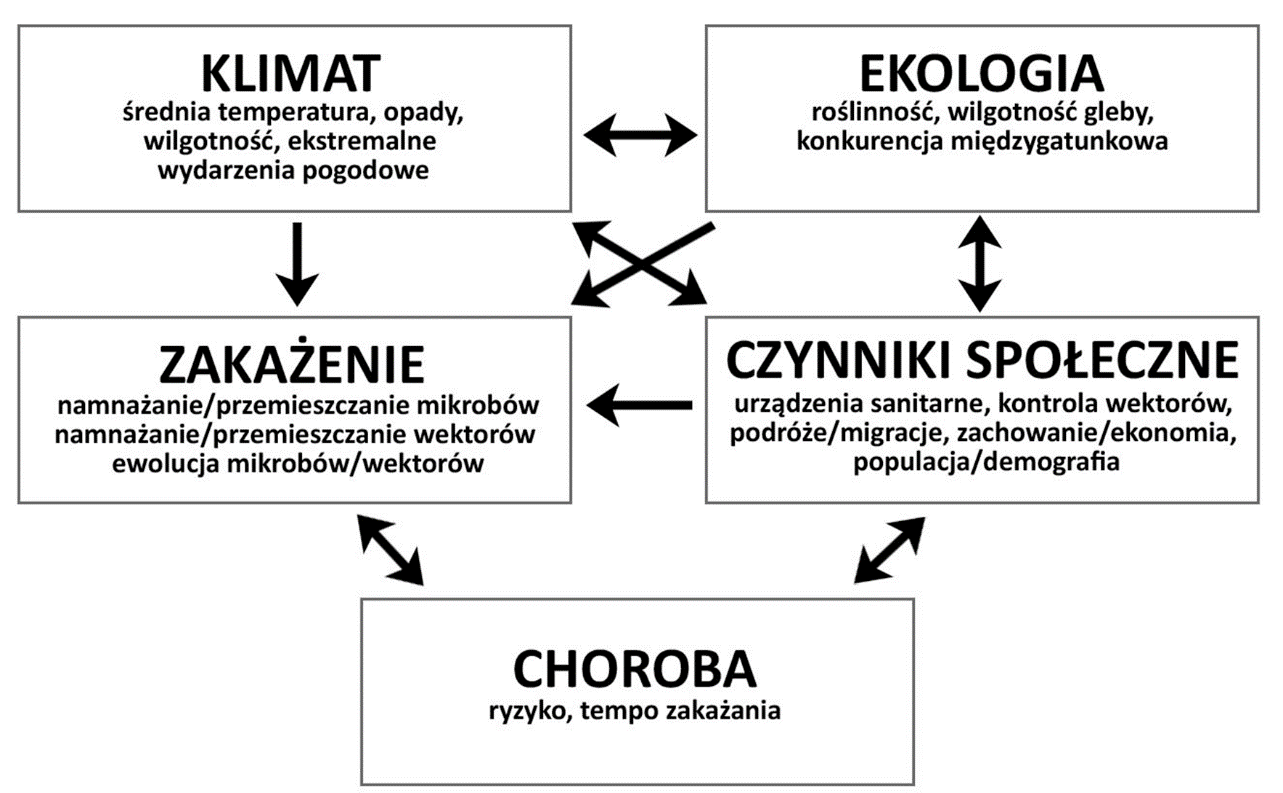
Choć nadal wiedza na temat tego, jak dokładnie zmiana klimatu wpływa na rozprzestrzenianie patogenów, ich zjadliwość i antybiotykoodporność jest niepełna, to naukowcy dalecy są od lekceważenia tego problemu. Z powodu globalnego ocieplenia swój zasięg geograficzny zwiększają gatunki komarów, kleszczy czy pcheł ziemnych, co powoduje, że kolejne obszary stają się zagrożone pojawianiem się przenoszonych przez nie chorób. Klęski żywiołowe będą przyczyniały się do migracji i stłoczenia ludzi w tymczasowych obozach dla uchodźców, a także do zniszczenia infrastruktury, co sprzyja wybuchom epidemii. Niedobory wody będą w wielu miejscach prowadziły do pogarszania jej jakości (w tym mikrobiologicznej) oraz stanu sanitarnego.
Nowe interakcje między zwierzętami oraz zwierzętami a ludźmi nasilą ryzyko przeskoków „międzygatunkowych” chorób. Zmienione warunki klimatyczne będą oddziaływały na organizmy ludzi, patogeny, czynniki społeczne, zachowanie ludzi i zwierząt i środowisko. Trudno w tej sytuacji oczekiwać, że tak poważne zmiany w naszym otoczeniu pozostaną zupełnie bez wpływu na choroby zakaźne, z którymi będziemy się mierzyć w bliższej i dalszej przyszłości (A. J. McMichael i R. E.Woodruff, 2008, J. Rohayem, 2009, A. Estrada-Peña i in., 2014, X. Wu i in., 2016, J. C. Semenza i J. E. Suk, 2017, D. A. Hutchins i in., 2019).
Anna Sierpińska
Konsultacja merytoryczna dr Krzysztof Zawierucha, dr hab. n. med. Tomasz Dzieciątkowski
Fajnie, że tu jesteś. Mamy nadzieję, że nasz artykuł pomógł Ci poszerzyć lub ugruntować wiedzę.
Nie wiem, czy wiesz, ale naukaoklimacie.pl to projekt non-profit. Tworzymy go my, czyli ludzie, którzy chcą dzielić się wiedzą i pomagać w zrozumieniu zmian klimatu. Taki projekt to dla nas duża radość i satysfakcja. Ale też regularne koszty. Jeśli chcesz pomóc w utrzymaniu i rozwoju strony, przekaż nam darowiznę w dowolnej wysokości




